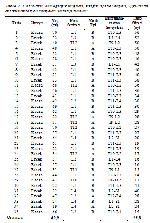
Çalışmaya toplam 35 hasta dâhil edilmiştir (19 erkek, 16 kadın). Ortalama yaş 40,9 yıl (min:19, maks:78 yaş) olarak görüldü (Tablo
1). Etiyolojik faktörler incelendiğinde 24 olguda (%68) yüksekten düşme, 8 olguda (%23) motorlu taşıt kazası, 2 olguda (%6) iş kazası ve 1 olguda da (%3) intihar girişimi olduğu görüldü. Olguların 17 tanesinde L1, 6 tanesinde T12, 4’er tanesinde L2 ve L4, 2 tanesinde L3, birer hastada ise T11 ve T10 düzeylerinde patlama kırıkları saptandı (Tablo
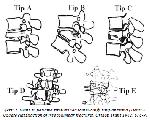
1). Denis’in patlama kırıkları (Şekil
2) sınıflandırmasına göre 23 hastada Tip B (%65,7) ve 12 hastada ise Tip A (%34,3) kırık görüldü. Hastaların operasyona alınma süreleri 1 gün ile 8 gün arasında değişmekteydi. Olguların ortalama ameliyata alınma süreleri 1,6 gün olarak tespit edildi. Hastaların hastanede kalış süreleri 3 gün ile 15 gün arasında değişmekteydi. Olguların hastanede kalış süresi ortalama 6,5 gün olarak tespit edildi.
Büyütmek İçin Tıklayın |
Tablo 1: Hastaların demografik bilgileri, kırığın tipi ve seviyesi, uygulanan enstrümantasyon seviyeleri ve takip süreleri |
Büyütmek İçin Tıklayın |
Şekil 2: Denis’in patlama kırıklarında tanımladığı sınıflandırma (Denis F. Update classifaction of throcolumbar fractures. Orthop Trans 1982; 6: 8-9) |
Hastaların ortalama takip süreleri 25,8 ay (min:15, maks:56) idi. Ameliyat öncesi dönemde hastaların ortalama AKYK: 0,44 ± 0,11 cm idi. Ameliyat sonrası dönemde AKYK: 0,30 ± 0,10 cm oldu. Ameliyat sonrası geç dönemde ise hastaların AKYK: 0,31 ± 0,10 cm idi (Tablo 2) (Şekil 3a). Olguların AKYK karşılaştırmasında; preoperatif AKYK ortalamasının postoperatif ve geç postoperatif dönemki ortalamalardan istatistiksel olarak anlamlı bulunmuştur (p<0,001). Postoperatif dönemki AKYK ortalamaları arasında istatistiksel olarak anlamlı farklılık yoktur (p =0,615).

Büyütmek İçin Tıklayın |
Tablo 2: Hastaların preoperatif, postoperatif 1. gün ve 1. yıl radyolojik parametre sonuçları ile 1. yılda saptanan vizüel analog skala (VAS) ve Oswetry Dizabilite İndeks (ODI) sonuçları |

Büyütmek İçin Tıklayın |
Şekil 3: Hastaların operasyon öncesi, operasyon sonrası 1. gün ve 1. yıl radyolojik parametre sonuçları ile 1. yılda saptanan vizüel analog skala (VAS) ve Oswetry Dizabilite İndeks (ODI) verilerinin korelasyonu. |
Ameliyat öncesi dönemde hastaların ortalama LKA: 7,94° ± 12,43° idi. Ameliyat sonrası dönemde LKA ortalama 2,86° ± 9,09° oldu. Ameliyat sonrası geç dönemde ise hastaların ortalama LKA 4,49° ± 8,50° idi (Tablo 2) (Şekil 3b). Olguların LKA karşılaştırmasında; preoperatif LKA ortalamasının postoperatif ve geç postoperatif dönemki ortalamalardan istatistiksel olarak anlamlı bulunmuştur (p <0,001).
Ameliyat öncesi dönemde hastaların ortalama SI değeri 15,40 ± 8,41 idi. Ameliyat sonrası dönemde 9,71 ± 8,87 ve ameliyat sonrası geç dönemde ise bu değer 11,14 ± 8,80 idi (Tablo 2) (Şekil 3c). Olguların preoperatif SI ortalaması erken ve geç dönem postoperatif SI ortalamasından istatistiksel olarak anlamlı derecede daha yüksektir (p <0,001). Erken dönem postoperatif SI ortalaması ise geç dönem postoperatif SI ortalamasından istatistiksel olarak anlamlı derecede daha düşüktür (p <0,001).
Spinal kanal çapları değerlendirildiğinde, ameliyat öncesi ortalama transvers spinal kanal çapı 21,09 mm (dağılım 12-27) iken bu değerin son kontrollerde artarak 23,83 mm (dağılım 16-28) saptandı. Ön-arka spinal kanal çapı ise ameliyat öncesi ortalama 10,17 mm (dağılım 7-17), son kontroller esnasında ise ortalama 14,60 mm (dağılım 10-19) olarak bulundu. Postoperatif geç dönemdeki hastalarda elde edilen kanal transvers ve ön-arka çaplarındaki artışın istatistiksel olarak anlamlı olduğu tespit edildi (p <0,001).
Hastaların son kontrolleri sırasında ortalama VAS skoru 2.14 ± 1.22 ve ODI skoru ortalama 8,60 ± 5,42 olarak tespit edildi (Tablo 2). Yapılan Pearson testinde hasta grubunda elde edilen VAS ve ODI skorları arasında pozitif yönlü istatistiksel olarak anlamlı çok güçlü bir korelasyon olduğu görüldü (Şekil 3d).
Kaydedilen tüm radyolojik parametreler klinik sonuçlar ile karşılaştırıldığından da; AKYK’nın VAS (r =--0.12) ve ODI skoru (r =0.03) ile anlamlı ilişkisinin olmadığı, aynı zamanda LKA ve SI’in klinik skorlarla istatistiksel olarak anlamlı bir ilişkisinin olmadığı görüldü.
Operasyon öncesi ve operasyon sonrası dönemdeki Frankel sınıflaması arasında istatistiksel olarak anlamlı bir fark görüldü (p =0,049).
Hastaların tümünde füzyonun sağlandığı görüldü. Hiçbir hastada enstrüman fraktürü veya yetmezliği görülmedi. Hastaların 3’ünde postoperatif erken dönemde yara yeri enfeksiyon görülürken, paraplejik olan tek olguda derin ven trombozu görüldü. Yara yeri enfeksiyonu olan vakalar uygun antibiyotik ile tedavi edildi sekelsiz olarak iyileşti.
Ortalama 25 aylık takipli serimizde; hiçbir hastada komşu segment dejenerasyonu saptanmadı.



