Çalışmamızda retrospektif olarak 6 yıllık tarama sonucu ÇYBÜnde yatan 2860 hasta içinde toplam 81 (%2.83) hasta çalışmaya dahil edilmiş olup 33 (%40.74) erkek ve 48 (%59.26) kız vardı. Bu hastaların 70 (%86.42)i hastanemiz acil servisinden ve 11 (%13.58)i başka hastanelerden kliniğimize kabul edilmişti. Bu hastaların 72 (%88.89)sinin önceden bilinen bir hastalığı yoktu. ÇYBÜne yatırılan bu hastaların PRISM III skoruna bakıldığında medyanı 3.00 olup, yatış günü medyanı ise 2.00 bulundu. Hastaların yatış anında GKS>8 77 (%95.06) ve GKS<8 4 (%4.94) olup bu hastaların sadece 1 (%1.23) tanesi tedavi sürecinde hayatını kaybetmiştir. Çalışmamızdaki hastaların hiçbirisinde sekel bulgu kalmamış olması sevindiricidir. Hastaların 66 (%81.48)sı ilaç ile zehirlenme iken 15 (%18.52)i madde maruziyeti nedeniyle zehirlenmişti. Çalışmamızda kazara zehirlenme 57 (%70.37) olup suisidal amaçla zehirlenme ise 24 (%29.63) idi.
Yatış anında 68 (%83.95)i solunum desteği ihtiyacı gerektirmezken 11 (%13.58)i maske ile oksijen desteği ve 2 (%2.47)si entübe mekanik ventilatör ihtiyacı göstermiştir. 71 (%87.65) hastada hemogram ve 60 (%74.07) hastada kan gazı tetkiki normaldi. 7 (%8.64) hastada koagülopati saptandı. Yatış anında 3 (%3.07) hastada EKG ve 3 (%3.07) ayrı hastada da EKO anormalliği vardı. İnotrop ihtiyacı ise 5 (%6.17) hastada gelişmişti. İzlemde 3 (%3.7) hastaya juguler ve 2 (%2.47) hastaya da juguler ile femoral katater yerleştirildi. Organ yetmezliği olarak 4 (%4.94) böbrek ve 5 (%6.17) karaciğer yetmezliği saptandı. Hastalardan 77 (%95.06)sinde diyaliz ihtiyacı olmazken 3 (%3.70) hastada hemodiyaliz ve 1 (%1.23) hastada sürekli renal replasman tedavisi (SRRT) ihtiyacı oldu. Plazmaferez ise 3 (%3.70) hastaya yapıldı. Çalışmadaki 69 (%85.19) hastaya antidot verilmezken 12 (%14.81) hastaya zehirlenme nedenine yönelik antidot desteği verilmiştir. Tablo 1de tüm bu deskriptif bilgiler detaylı şekilde verilmiştir.
Hastalarımızda zehirlenme nedeniyle hiç kardiyak arrest gelişmemiştir ve tedavi sonucunda sekel durumu saptanmamıştır. Tüm hastaların PAAGleri normaldir. Diyaliz tedavisi alan hastalar incelendiğinde sırasıyla 1 gün, 2 gün, 3 gün diyaliz tedavisi almışlardır ve tüm hastalar hemodiyaliz tedavisi almıştır. Plazmaferez tedavisi alan hastalardan ikisi 1 gün, biri 3 gün plazmaferez tedavisi almıştır.
Hastaların zehirlenme sebebinin ilaç veya madde maruziyeti olması (p =0.369), kazara veya suisidal amaçla olması (p =0.600) durumlarında bu hastaların PRISM III değerleri mortaliteyi ön gördürecek şekilde yüksek saptanmamıştır. Bu durumun aksine antidot verilen hastalarda PRISM III değeri yüksekliği anlamlı bulunmuştur (p =0.006). Zehirlenme tipi, kazara olma durumu ve antidot verilme durumuna göre PRISM III skorları yüksekliği değerlendirilmesi tablo 2de gösterilmektedir.
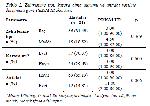
Büyütmek İçin Tıklayın |
Tablo 2: Zehirlenme tipi, kazara olma durumu ve antidot verilme durumuna göre PRISM III skorları. |
Zehirlenme tipinin yaş (p =0.713) ve cinsiyet (p =0.605) ile ilişkisi saptanmamıştır. Diğer bir taraftan zehirlenmenin kazara olanların yaş ortalaması, suisidal amaçla olanların yaş ortalamasından daha düşük saptanmıştır. Buna ek olarak, kız çocuklarının içinde zehirlenmenin suisidal amaçla olanların oranı 20 (%41.67), erkek çocuklarının içinde zehirlenmenin suisidal amaçla olanların oranından 4 (%12.12) daha yüksek saptanmıştır. Ayrıca kız çocuklarının içinde zehirlenmenin kazara olanların oranı 28 (%58.33), erkek çocuklarının içinde zehirlenmenin kazara olanların oranından 29 (%87.88) daha düşük saptanmıştır. Yaş ve cinsiyete göre kazara olma durumu ilişkisine bakıldığında yaş (p <0.001) ve cinsiyet (p =0.004) ile olan ilişkisi istatistiksel olarak anlamlı bulunmuştur. Bu veriler tablo 3te detaylı olarak gösterilmektedir.
Zehirlenme tiplerine göre incelendiğinde; ilaç ve madde grupları içinde madde maruziyeti 15 (%18.52) olup, ilaç zehirlenmeleri ise 66 (%81.48) hasta olarak bulunmuştur. Tablo 4te madde ve ilaç alt grupları detaylı olarak verilmiştir.
Çalışmamızda, antideprasan grubu ilaç olarak en yüksek oranda 15 (%18.52) zehirlenmeye yol açan ilaçlar iken, Safwarfarin (fare zehiri) ise madde olarak en yüksek oranda 10 (%12.35) zehirlenmeye yol açan grup olarak belirlenmiştir.
Madde maruziyeti nedeniyle çalışmaya giren hastaların etkileme durumları detaylı şekilde ve tek tek incelendiğinde, organofosfat maruziyeti ile zehirlenen çocukların 5 (%50)inde metabolik asidoz, 3 (%30)nde anormal solunum paterni, 1 (%10)er tanesinde ise anormal hemogram bulgusu, kardiyak yetmezlik ve koagülopati saptanmıştır. Safwarfarin ile zehirlenen çocukların 1 (%20)er tanesinde anormal solunum paterni, metabolik asidoz ve kardiyak yetmezlik saptanmıştır.
İlaç zehirlenmesi nedeniyle çalışmaya giren hastaların etkilenme durumları incelendiğinde antidepresan ilaç grubu ile zehirlenen çocukların 5 (%33.33)inde metabolik asidoz, 3 (%20)ünde anormal solunum paterni ve aritmi, 1 (%6.67)inde anormal hemogram bulgusu saptanmıştır. Antiepileptik ilaç grubu ile zehirlenen çocukların 3 (%33.33)ünde metabolik asidoz, 2 (%22.22)sinde anormal solunum paterni, 1 (%11.11)er tanesinde ise anormal hemogram bulgusu, diyaliz ihtiyacı, böbrek ve karaciğer yetmezliği saptanmıştır. Antibiyotikler ile zehirlenen çocukların 1 (%25)inde anormal solunum paterni ve anormal hemogram bulgusu saptanmıştır. Kolşisin ile zehirlenen çocukların tamamında ise ciddi şekilde anormal hemogram bulgusu ve koagulopati, 3 (%75)ünde karaciğerde yetmezliği, 2 (%50)sinde metabolik asidoz, böbrek yetmezliği, diyaliz ve plazmaferez ihtiyacı, 1 (%25)inde anormal solunum paterni saptanmıştır. Çoklu ilaç zehirlenmesi olan çocukların 3 (%33.33)ünde metabolik asidoz, 1 (%11.11)er tanesinde anormal solunum paterni, kardiyak yetmezlik, koagulopati, diyaliz ihtiyacı, plazmaferez yapılması, böbrek ve karaciğer yetmezliği saptanmıştır. Demir kullanımı ile zehirlenen çocukların 2 (%50)sinde metabolik asidoz ve anormal hemogram bulgusu, 1 (%25)er tanesinde anormal solunum bulgusu ve koagulopati saptanmıştır. Tüm çalışmaya dahil edilen antihipertansif, antipsikotik, antiparazitoz, parasetamol, metformin ve miyorelaksan ile zehirlenen çocuklarda anormal klinik bulgu saptanmamıştır.



